Carie, gingivite, parodontite, dents de lait et dents de sagesse
Les affections dentaires telles que la carie, la gingivite (inflammation superficielle de la gencive) ou la parodontite (inflammation du parodonte, c’est-à-dire de l’appareil de soutien la dent) sont provoquées par des bactéries et le résultat d’une hygiène buccale insuffisante et d’une mauvaise alimentation.
Les affections touchant les dents de lait peuvent avoir des séquelles tardives fâcheuses et coûteuses. La prévention de la carie au moyen de fluorures est certainement la mesure la plus importante à prendre dans ce domaine.
Il arrive assez souvent que l’éruption des dents de sagesse, généralement vers 20 ans, provoque des problèmes, parce qu’elles n’ont pas assez de place, qu’elles poussent de travers ou qu’elles ne parviennent pas à émerger de l’os maxillaire et qu’il faut les extraire chirurgicalement.
Carie
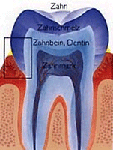
L’émail des dents (en bleu foncé dans l’illustration ci-dessous) est composé d’environ 97 % de minéraux cristallisés (principalement du phosphate et du calcium sous forme de cristaux d’apatite), de protéines (en très petite quantité) et d’environ 1 % d’eau. C’est la raison pour laquelle il est légèrement perméable à diverses substances solubles dans l’eau telles que fluorures, calcium, phosphates ou acides. La dentine (ivoire des dents, en bleu clair) est composée de deux tiers d’émail, de protéines et d’eau. Seule la pulpe (en bleu-noir, au centre) contient des cellules vivantes : elle est innervée et irriguée par des vaisseaux sanguins.
Une multitude de micro-organismes (bactéries et champignons filamenteux) occupent en permanence la cavité buccale, milieu chaud et humide par excellence, où ils prolifèrent en se nourrissant essentiellement de sucres, mais aussi d’autres substances provenant de restes alimentaires. Ils se multiplient très rapidement et forment peu à peu un dépôt : la plaque dentaire (en jaune).
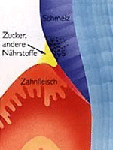
Les bactéries de la plaque ont un métabolisme particulier : elles absorbent essentiellement les sucres et, en quelques minutes, les transforment en acides qui pénètrent l’émail des dents et attaquent les cristaux d’apatite. Avec le temps, l’émail prend une teinte crayeuse à ces endroits. C’est le premier signe apparant de la formation d’une carie dentaire. Lorsque ces taches crayeuses apparaissent, la surface de l’émail est encore continue, mais lorsque cette surface décalcifiée et ramollie se fissure, la lésion carieuse est formée.
C’est à peu près à ce moment également que la dentine subit les premières attaques. La dentine comporte des milliers de petits canalicules qui conduisent les bactéries vers la pulpe. Ces bactéries se mettent à décalcifier la dentine et, au bout d’un certain temps, parviennent parfois même à passer dans le sang pour atteindre d’autres organes du corps.


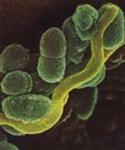 Des millions de bactéries et de champignons vivent dans la cavité buccale. Le streptococcus mutans, à l’origine de la carie, a une forme sphérique (en vert).
Des millions de bactéries et de champignons vivent dans la cavité buccale. Le streptococcus mutans, à l’origine de la carie, a une forme sphérique (en vert).
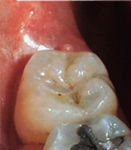
 De la plaque s’est formée dans un sillon de l’émail des dents. Les bactéries qui s’y trouvent transforment le sucre en acides qui attaquent les cristaux d’apatite (phosphate de calcium) qui sont le composant essentiel de l’émail. Celui-ci finit par se ramollir et par se fissurer – une carie s’est formée…
De la plaque s’est formée dans un sillon de l’émail des dents. Les bactéries qui s’y trouvent transforment le sucre en acides qui attaquent les cristaux d’apatite (phosphate de calcium) qui sont le composant essentiel de l’émail. Celui-ci finit par se ramollir et par se fissurer – une carie s’est formée…
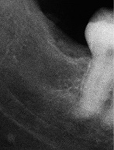
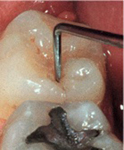
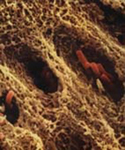 L’émail protège la dentine, plus tendre. Sur la photographie ci-contre, on aperçoit les canaux reliant la dentine au nerf de la dent (dans la pulpe). Lorsque les bactéries atteignent la dentine, elles irritent ce nerf. C’est là que ça commence à faire mal…
L’émail protège la dentine, plus tendre. Sur la photographie ci-contre, on aperçoit les canaux reliant la dentine au nerf de la dent (dans la pulpe). Lorsque les bactéries atteignent la dentine, elles irritent ce nerf. C’est là que ça commence à faire mal…
Prospectus SSO no 1162 Carie
Gingivite et parodontite
L’appareil de soutien de la dent, le parodonte (voir illustration ci-dessous), est constitué de la gencive (zone rouge), de la zone osseuse entourant la racine (zone orangée en bas), du cément radiculaire et du ligament parodontal. Celui-ci maintient la dent solidement dans l’alvéole osseuse par de nombreuses fibres tendineuses (Fa) reliant l’os alvéolaire au cément radiculaire (W).


L’inflammation de la gencive, ou gingivite
La recherche moderne a permis d’établir que les cellules épithéliales marginales (Z) qui adhèrent directement à l’émail constituent la partie la plus vulnérable du parodonte. En se multipliant et en mourant, les bactéries de la plaque dentaire (en jaune) libèrent des substances toxiques qui pénètrent dans l’épithélium le rendant encore plus perméable. Le corps réagit à ces agressions en envoyant des cellules de défense (leucocytes = globules blancs) dans le tissu, augmentant encore sa perméabilité.
Les substances nocives et les bactéries peuvent alors pénétrer jusque dans le tissu conjonctif. L’inflammation provoque rougeur et enflure comme lorsqu’un bouton apparaît sur la peau. La gencive enflammée devient rouge et enflée, on parle alors de gingivite. Ces symptômes s’observent déjà chez plus de la moitié des enfants en âge scolaire. Mais il n’y a pas de douleur à ce stade.
Lorsque les substances infectieuses bactériennes ont traversé l’épithélium et atteint la gencive, celle-ci saigne facilement, notamment lors du brossage. Ce symptôme est une preuve incontestable de l’inflammation. L’élimination soigneuse et quotidienne de la plaque permet de faire disparaître l’inflammation et ses symptômes en quelques jours.
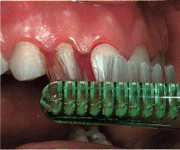
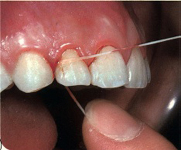
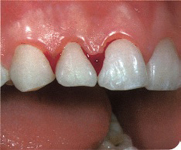
De l’inflammation de la gencive à la parodontite
Lorsque des zones de plaque importantes sont des années durant en contact avec les zones de cellules épithéliales, l’inflammation gagne du terrain, se met à attaquer l’os et le périodonte (le tissu qui recouvre la racine) : la gingivite évolue alors en parodontite.
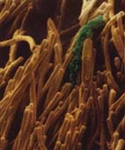 Plaque fortement agrandie : une étendue de bactéries filandreuses qui s’entremêlent.
Plaque fortement agrandie : une étendue de bactéries filandreuses qui s’entremêlent.
 La plaque adhère fortement aux dents. Seul un brossage correct permet de l’éliminer. Les espaces interdentaires sont plus difficiles à atteindre. Il est indispensable d’utiliser du fil dentaire, des cure-dents et/ou des brossettes.
La plaque adhère fortement aux dents. Seul un brossage correct permet de l’éliminer. Les espaces interdentaires sont plus difficiles à atteindre. Il est indispensable d’utiliser du fil dentaire, des cure-dents et/ou des brossettes.
 Les poches gingivales qui apparaissent lors de parodontites grouillent de micro-organismes. Ceux-ci se répandent non seulement dans les tissus environnants, mais atteignent aussi l’os maxillaire et provoquent une sécrétion de pus. Les résultats de recherches récentes montrent qu’ils augmentent même le risque d’infarctus du myocarde.
Les poches gingivales qui apparaissent lors de parodontites grouillent de micro-organismes. Ceux-ci se répandent non seulement dans les tissus environnants, mais atteignent aussi l’os maxillaire et provoquent une sécrétion de pus. Les résultats de recherches récentes montrent qu’ils augmentent même le risque d’infarctus du myocarde.
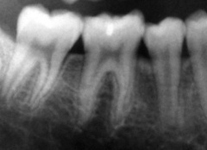
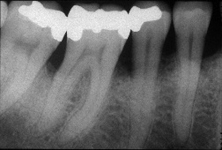
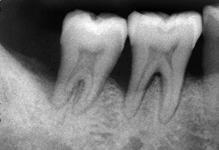
Des poches gingivales se forment lorsque l’inflammation s’aggrave. L’alvéole dentaire se creuse. Les racines deviennent visibles, les dents se déchaussent et menacent de tomber. Des soins dentaires adaptés et une bonne hygiène bucco-dentaire permettent de stopper l’évolution de la parodontite. Les pertes osseuses sont cependant irréversibles, raison pour laquelle, comme pour les caries, la parodontite doit être diagnostiquée et traitée le plus précocement possible.
Prospectus SSO no 1172 Parodontite
Dents de lait
Les dents de lait du futur enfant se calcifient au cours du cinquième mois de grossesse déjà. Les toutes premières dents (incisives inférieures) commencent à poindre six à huit mois après la naissance. Vers 2 à 3 ans, les canines et molaires de lait font leur éruption. L’enfant est alors en mesure de mastiquer normalement.
L’enfant doit se brosser les dents le plus tôt possible (c’est-à-dire dès l’éruption de la première dent) avec l’aide de ses parents. Il est indispensable de prévenir la carie au moyen de fluorures dès que les dents de lait ont percé.
Les petits enfants avalent fréquemment des quantités importantes de dentifrice, surtout lorsque celui-ci est aromatisé aux fruits. Pour cette raison, les dentifrices pour les enfants ne sont que faiblement aromatisés et ont une teneur en fluorures réduite. L’ingestion fréquente de dentifrice fluoré peut provoquer l’apparition de taches sur l’émail des dents définitives. Il serait faux de croire que des dents de lait en mauvais état ne portent pas à conséquence. L’enfant qui les perd trop tôt risque de souffrir d’une mauvaise implantation des dents définitives. Par la suite, une telle malposition ne peut souvent être corrigée qu’au prix d’un traitement orthodontique long et coûteux. Des dents de lait saines assurent une bonne mastication et préparent la mise en place des futures dents permanentes.
Les dents de lait poussent dans l’ordre et aux âges suivants :
- vers 6 à 8 mois = incisives centrales inférieures
- vers 8 à 10 mois = incisives centrales supérieures et incisives latérales inférieures
- vers 10 à 14 mois = incisives latérales supérieures
- vers 14 à 18 mois = premières molaires de lait supérieures et inférieures
- vers 18 à 24 mois = canines supérieures et inférieures
- vers 24 à 30 mois = deuxièmes molaires de lait supérieures et inférieures
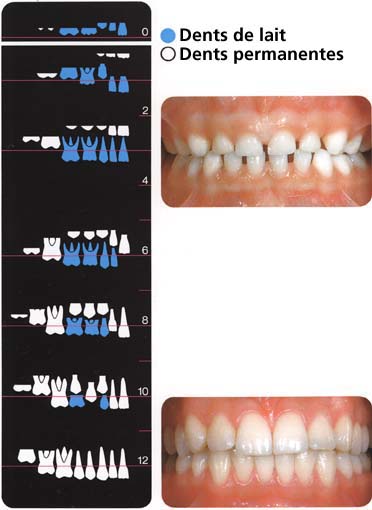
Idéalement, les dents de lait doivent être suffisamment écartées (photo du haut) pour garder la place pour les dents permanentes qui sont plus grandes et qui vont combler ces espaces.
Dents de sagesse
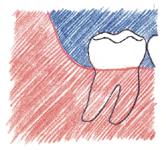
- Les dents de sagesse (la troisième série de molaires) font leur apparition vers l’âge de 20 ans. Les dents de sagesse qui ont poussé normalement méritent les mêmes soins que les autres dents.
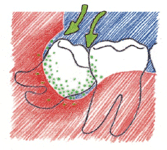
Il arrive toutefois fréquemment que les dents de sagesse posent problème lorsqu’elles n’ont pas assez de place sur l’arcade, lorsqu’elles poussent de travers ou lorsqu’elles ne parviennent pas à émerger de l’os maxillaire. Le cas échéant, il faut s’adresser à son médecin-dentiste qui les extraira.
Quelle que soit la méthode utilisée, l’extraction d’une dent de sagesse de l’arcade inférieure comporte toujours le risque d’endommager le nerf maxillaire inférieur (mais pas supérieur) situé à proximité de la racine de la dent de sagesse. En cas de lésion de ce nerf, le côté correspondant de la langue, de la lèvre inférieure et de la gencive perdra toute sensibilité ; ce n’est certes pas dangereux, mais c’est très désagréable.